La conscience est un phénomène complexe dont l’étude scientifique par les neurosciences n’est qu’à ses balbutiements. Pourtant, il s’agit d’une question cruciale, notamment dans le domaine médical, où certaines décisions doivent être prises par les soignants et la familles concernant des patients dont le cerveau a été endommagé. Dans ce contexte, une équipe internationale de chercheurs a réussi à mettre en évidence des schémas cérébraux liés à la conscience.
Déterminer si un patient est « conscient » après avoir subi une lésion cérébrale grave est un défi de taille pour les médecins et les familles qui doivent prendre des décisions en matière de soins. Les techniques modernes d’imagerie cérébrale commencent à lever cette incertitude, nous donnant un aperçu sans précédent de la conscience humaine.
Par exemple, nous savons que des zones cérébrales complexes, y compris le cortex préfrontal ou le précuneus, responsables de toute une gamme de fonctions cognitives supérieures, sont généralement impliquées dans la pensée consciente. Cependant, les grandes zones du cerveau font beaucoup de choses. Les chercheurs voulaient donc savoir comment la conscience est représentée dans le cerveau au niveau de réseaux spécifiques.
La conscience étant un processus actif et interne à la personne, les expériences qui la concernent sont extrêmement difficiles à mettre en place. Une personne ne peut exprimer son état conscient qu’en l’extériorisant de manière verbale ou gestuelle. L’absence de ces signaux devant une question ou un stimulus conduit donc généralement à conclure à l’inconscience.
La nouvelle étude a identifié des signatures cérébrales pouvant indiquer une conscience sans se fier à l’auto-évaluation ou à la nécessité de demander aux patients de s’engager dans une tâche particulière, et pouvant différencier les patients conscients des patients inconscients après une lésion cérébrale.
Lorsque le cerveau est gravement endommagé, par exemple lors d’un grave accident de la route, des personnes peuvent se retrouver dans le coma. C’est un état dans lequel vous perdez votre capacité à être éveillé et conscient de votre environnement, et avez besoin d’un soutien mécanique pour respirer. Cela ne dure généralement pas plus de quelques jours. Après cela, les patients se réveillent parfois, mais ne montrent aucun signe permettant de déterminer avec certitude s’ils sont bien conscients d’eux-mêmes ou du monde qui les entoure — on parle alors d’état végétatif.
Une autre possibilité est qu’ils ne présentent que la preuve d’une prise de conscience très minimale — appelée état de conscience minimale. Pour la plupart des patients, cela signifie que leur cerveau perçoit toujours des choses mais qu’il ne les expérimentent pas. Cependant, un faible pourcentage de ces patients est en effet conscient, mais simplement incapable de produire des réponses comportementales.
Les chercheurs ont utilisé une technique appelée imagerie par résonance magnétique fonctionnelle (IRMf), qui permet de mesurer l’activité du cerveau et la façon dont certaines régions « communiquent » avec d’autres. En particulier lorsqu’une région cérébrale est plus active, elle consomme plus d’oxygène et a besoin d’une plus grande quantité de sang pour satisfaire ses besoins.
Sur le même sujet : Des médecins ont restauré la conscience d’un homme ayant passé 15 ans dans un état végétatif
Il est possible de détecter ces changements même lorsque les participants sont au repos, et mesurer les variations d’une région à l’autre pour créer des modèles de connectivité à travers le cerveau. La méthode a été utilisée sur 53 patients à l’état végétatif, 59 personnes à l’état de conscience minimale et 47 participants en bonne santé. Ils venaient d’hôpitaux situés à Paris, à Liège, à New York, à Londres et en Ontario.
Les patients de Paris, de Liège et de New York ont été diagnostiqués au moyen d’évaluations comportementales standardisées, telles que l’obligation de bouger la main ou de cligner des yeux. En revanche, les patients de Londres ont été évalués à l’aide d’autres techniques avancées d’imagerie cérébrale, qui imposaient au patient de moduler son cerveau afin de produire des réponses neuronales au lieu de réactions physiques externes — comme imaginer bouger la main au lieu de la faire bouger.
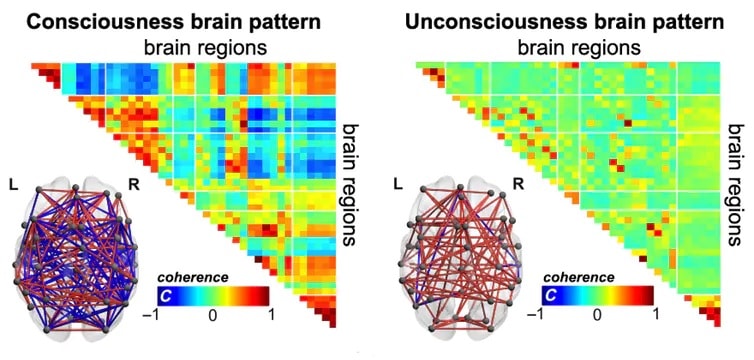
Nous avons trouvé deux modèles principaux de communication entre les régions. Cela a été observé chez des patients n’ayant pratiquement aucune expérience consciente. L’une d’elles représentait des interactions dynamiques très complexes à l’échelle du cerveau, dans 42 régions du cerveau appartenant à six réseaux cérébraux jouant un rôle important dans la cognition. Ce schéma complexe était presque uniquement présent chez les personnes ayant un certain niveau de conscience. Les résultats ont été publiés dans la revue Science Advances.
Fait important, ce schéma complexe a disparu lorsque les patients étaient sous anesthésie profonde, confirmant que les méthodes étaient en effet sensibles au niveau de conscience des patients, et non à leurs lésions cérébrales générales ou à leur réactivité externe.
Des recherches comme celle-ci peuvent potentiellement aider à comprendre comment des biomarqueurs objectifs peuvent jouer un rôle crucial dans la prise de décision médicale.
À l’avenir, il pourrait être possible de développer des moyens de moduler de manière externe ces signatures conscientes et de restaurer un certain degré de conscience ou de réactivité chez les patients qui les ont perdues, par exemple en utilisant des techniques de stimulation cérébrale non invasives, telles que la stimulation électrique transcranienne.
Il est intéressant de noter que la recherche nous amène également à comprendre comment la conscience se développe dans le cerveau. Avec plus de données sur les signatures neuronales de la conscience chez des personnes ayant divers états de conscience altérés — allant de psychédéliques à des rêves lucides — la question de la conscience sera un jour résolue.