La thérapie par cellules T, encore appelée CAR-T, est un traitement utilisé dans certaines formes agressives de cancer. Cependant, elle présente un inconvénient certain : elle ne fait pas la différence entre cellules cancéreuses et cellules saines, ce qui représente particulièrement un danger dans le cas des tumeurs solides. Pour contourner ce problème, des chercheurs ont modifié génétiquement des lymphocytes NK (natural killer, cellules tueuses) afin qu’ils agissent contre les cellules cancéreuses tout en épargnant les cellules saines. Testée en laboratoire, cette nouvelle thérapie baptisée CAR-NK a montré des résultats très prometteurs.
Des chercheurs de l’Université McMaster ont mis au point une nouvelle immunothérapie contre le cancer prometteuse, qui utilise des cellules anti-tumeurs génétiquement modifiées à l’extérieur du corps pour détecter et détruire les tumeurs malignes. Les cellules « tueuses naturelles » modifiées peuvent différencier les cellules cancéreuses des cellules saines, qui sont souvent mélangées dans et autour des tumeurs, détruisant uniquement les cellules ciblées.
La capacité des cellules tueuses naturelles à distinguer les cellules cibles, même des cellules saines qui portent des marqueurs similaires, apporte une nouvelle promesse à cette branche de l’immunothérapie, déclarent les membres de l’équipe de recherche, à l’origine d’un article publié dans la revue iScience.
CAR-T : une absence de sélectivité problématique
Le traitement expérimental est une alternative à la thérapie par cellules T à récepteurs antigéniques chimériques, ou CAR-T, qui a reçu l’approbation de la FDA en 2017. Les cellules T modifiées utilisées dans la thérapie CAR-T sont très efficaces contre certains cancers du sang mais ne peuvent pas distinguer les cellules cancéreuses des non cancéreuses, donc bien qu’elles offrent des avantages importants, elles ne sont pas uniformément applicables à toutes les formes de cancer.
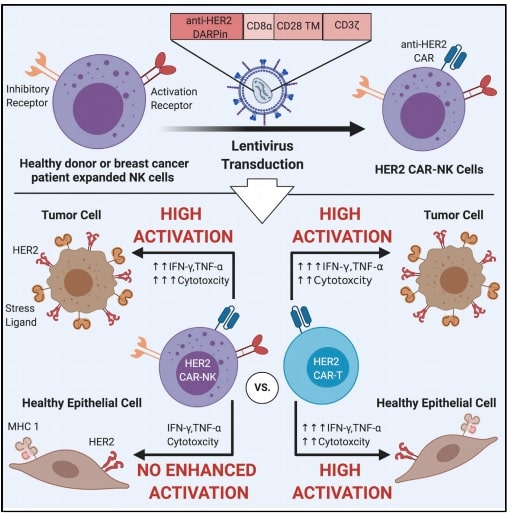
Chez les patients atteints de tumeurs solides, les lymphocytes T peuvent provoquer des effets secondaires dévastateurs, voire mortels. L’équipe à l’origine de la recherche souhaitait un traitement ayant la même puissance que CAR-T, mais qui pourrait être utilisé en toute sécurité contre les cancers à tumeur solide. Ils ont d’abord propagé des cellules tueuses naturelles prélevées dans le sang de patientes atteintes d’un cancer du sein. Ces cellules remplissent une fonction similaire aux cellules T du système immunitaire.
CAR-NK : une piste thérapeutique prometteuse contre les tumeurs solides
Les chercheurs les ont ensuite génétiquement modifiées pour cibler des récepteurs spécifiques sur les cellules cancéreuses, testant avec succès les cellules CAR-NK en laboratoire sur des cellules tumorales dérivées de patientes atteintes d’un cancer du sein. « Nous voulons pouvoir nous attaquer à ces tumeurs malignes qui sont résistantes à d’autres traitements. L’efficacité que nous constatons avec les cellules CAR-NK en laboratoire est très prometteuse et il est très important de voir que cette technologie est réalisable. Maintenant, nous avons des options bien meilleures et plus sûres pour les tumeurs solides », déclare Ana Portillo, chercheuse au département de médecine.
« Ce sont des résultats très excitants, car à ce jour, les avantages de l’immunothérapie dans le cancer du sein sont à la traîne par rapport aux autres tumeurs malignes. Ces cellules CAR-NK modifiées sont une étape importante vers une option d’immunothérapie viable dans ce grand groupe de patients », déclare Bindi Dhesy-Thind, oncologue.
Les auteurs indiquent qu’il y a de bonnes raisons de croire que la technologie aurait un effet similaire sur les tumeurs solides associées aux cancers du poumon, de l’ovaire et autres. La prochaine étape pour faire évoluer la thérapie vers une utilisation clinique consiste à mener des essais sur l’humain, que les chercheurs sont en train d’organiser.


