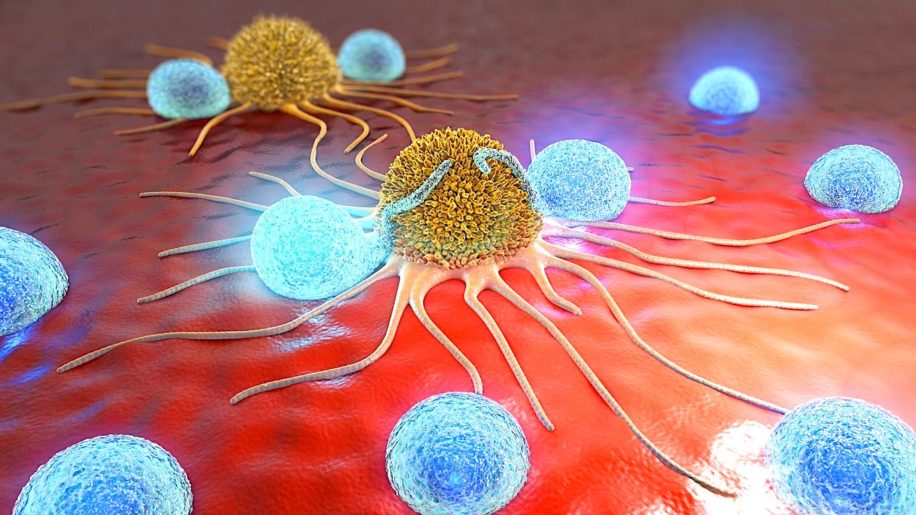
Contre toute invasion, que ce soit des virus, des bactéries ou des cellules cancéreuses, le système immunitaire constitue la première ligne de défense. Dans ce cas, pourquoi les cancers ne disparaissent-ils pas naturellement ? Bien que le corps soit une machine incroyable, les mécanismes cellulaires d’une tumeur peuvent eux aussi devenir extrêmement coriaces. Certains cancers développent une capacité leur permettant d’éviter d’être ciblés par le système immunitaire, en trompant les mécanismes sous-jacents. Récemment, des chercheurs ont mis au point une nouvelle thérapie, combinant immunothérapie et bactéries, visant à aider le système immunitaire à se libérer de cette tromperie moléculaire pour combattre efficacement la maladie.
Dans une nouvelle étude publiée dans la revue Oncotarget, des chercheurs de l’Université du Missouri présentent cette nouvelle stratégie thérapeutique visant à restituer le « plein potentiel » du système immunitaire face aux cellules cancéreuses. « Normalement, les cellules immunitaires de votre corps sont constamment en patrouille pour identifier et détruire les entités étrangères dans le corps », déclare Yves Chabu, professeur assistant du Département des sciences biologiques à l’université du Missouri.
« Les cellules normales émettent un signal moléculaire ‘ne me mangez pas’, qui est reconnu par les cellules immunitaires, empêchant ainsi la destruction des tissus sains. Mais certains cancers ont également développé la capacité d’imiter les cellules normales et de produire ce signal ‘ne me mangez pas’… En conséquence, le système immunitaire ne reconnaît pas le cancer comme un tissu défectueux et ne l’attaque pas, ce qui est une mauvaise nouvelle pour le patient », explique Chabu.
Le point faible des immunothérapies basiques
Les immunothérapies sont des traitements contre le cancer qui bloquent essentiellement le signal « ne me mangez pas » provenant des cellules cancéreuses. Cela permet donc au système immunitaire de les reconnaitre et de les attaquer. Cependant, les immunothérapies basiques ne fonctionnent que pour certains types de cancers. Par exemple, le cancer de la prostate est hautement immunosuppressif, ce qui signifie que les environnements physiques et moléculaires déjouent facilement le système immunitaire, rendant l’immunothérapie peu efficace. Mais Chabu a peut-être trouvé une solution avec l’aide d’une souche de bactérie vieille de plus de 50 ans…
« Les cancers sont différents d’un individu à l’autre, même lorsqu’ils affectent les mêmes tissus », déclare Chabu. « Ces différences interpersonnelles contribuent à déterminer si une thérapie particulière va ou non tuer efficacement le cancer et aider le patient. Une bactérie est génétiquement flexible, elle peut donc être génétiquement modifiée pour surmonter les limites thérapeutiques spécifiques au patient. Imaginez un patient dont le cancer ne répond pas aux thérapies traditionnelles et qui n’a pas d’autres options de traitement. On peut envisager de modifier génétiquement une bactérie de manière à ce qu’elle puisse décharger des thérapies qui exploitent spécifiquement les vulnérabilités uniques de ce cancer, et le tuer ». Sur la base de cette idée, Chabu et son équipe ont donc développé une nouvelle thérapie qui semble prometteuse pour traiter le cancer de la prostate. D’autres types de cancer devraient prochainement être à l’étude.
Dans une étude précédente, des scientifiques du Centre de recherche sur le cancer et de l’Université du Missouri ont mis au point une souche de salmonelle génétiquement distincte et non toxique appelée CRC2631, capable de sélectionner et tuer les cellules cancéreuses. La CRC2631 était dérivée d’une autre souche de salmonelle, qui avait été conservée à température ambiante pendant plus d’un demi-siècle. Aujourd’hui, des chercheurs comme Chabu démontrent la capacité de CRC2631, qui cible efficacement les tumeurs cancéreuses, à être utilisée pour libérer le système immunitaire de l’organisme contre le cancer de la prostate.
« Comme la CRC2631 colonise préférentiellement les cellules tumorales, l’effet est principalement localisé à la tumeur », a déclaré Chabu. « L’utilisation de CRC2631 pour concevoir et fournir des thérapies adaptées aux patients laisse présager le potentiel de la médecine de précision, ou la capacité d’adapter un traitement à un patient spécifique ».