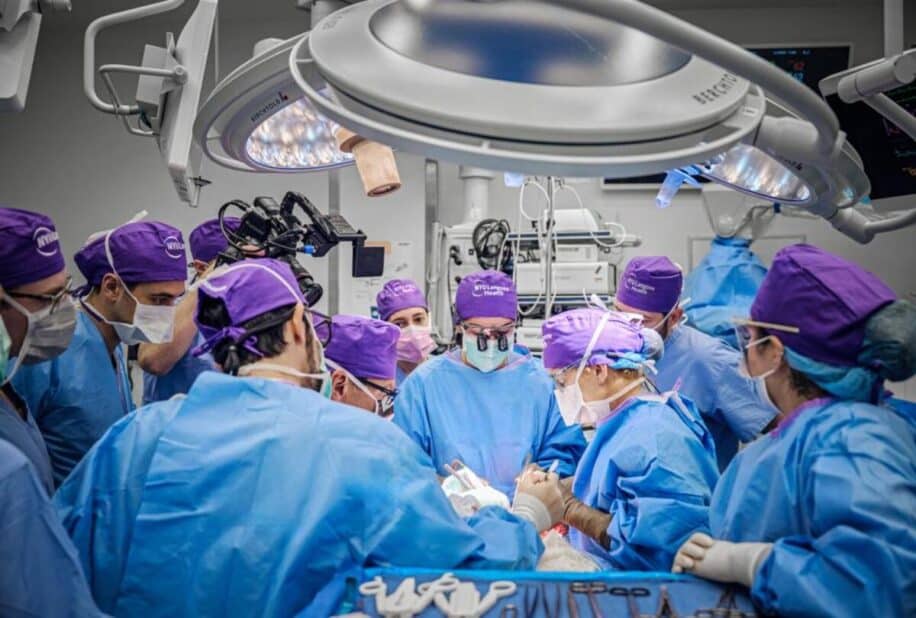
Le 27 mai de cette année, des chirurgiens ont réalisé la première transplantation au monde d’un œil entier ainsi que d’une partie du visage, tous deux provenant du même donneur. Bien que le patient ne puisse pas voir avec l’œil transplanté, le greffon montre des signes d’intégrité remarquables, notamment un flux sanguin direct vers la rétine ainsi qu’une bonne connexion nerveuse. Cette réalisation ouvre potentiellement la voie à des thérapies ophtalmiques révolutionnaires.
Aaron James, le patient concerné, a survécu à une électrocution mortelle de 7200 volts alors qu’il travaillait en tant que monteur de lignes à haute tension en juin 2021. Ses blessures ont été particulièrement graves, amenant à la perte de son œil gauche, de son bras gauche ainsi que de la totalité de son nez, de ses lèvres, de ses dents de devant, de sa joue gauche et de son menton (jusqu’à l’os). Les chirurgiens avaient décidé de retirer complètement l’œil endommagé en raison de douleurs insoutenables et ont sectionné le nerf optique aussi près que possible du globe oculaire, afin de conserver assez de longueur en vue d’une transplantation ultérieure.
L’équipe médicale du NYU Langone Health ainsi que la famille du patient ont décidé de tenter une transplantation d’un œil et d’une partie du visage — une double intervention jusqu’ici jamais réalisée. Cette décision a été prise en sachant qu’au mieux, les avantages seraient uniquement esthétiques. « Étant donné qu’Aaron avait besoin d’une greffe du visage et qu’il prendra malgré tout des médicaments immunosuppresseurs, le rapport risque/bénéfice de la transplantation de l’œil était très faible. Même si l’œil est transplanté avec succès, d’un point de vue esthétique, ce serait quand même une réussite remarquable », explique Eduardo Rodriguez, le chirurgien qui a dirigé l’intervention. Il s’agit notamment de la cinquième greffe majeure de visage réalisée par Rodriguez et son équipe et de la première combinée à un œil entier.
En effet, alors que les greffes de cornée sont relativement courantes, les transplantations oculaires complètes pour restaurer la vision représentent un défi majeur, lié notamment à l’extrême complexité de la structure nerveuse et de sa régénération, la réaction immunitaire et le rétablissement du débit sanguin intrarétinien.
Une fonction presque parfaite
Avant l’intervention, une planification chirurgicale informatique tridimensionnelle a été utilisée pour préparer l’équipe médicale composée de plus de 140 chirurgiens, infirmières et autres professionnels de santé. L’équipe s’est également entraînée sur des gabarits imprimés en 3D de la morphologie du patient. Cette approche a permis d’effectuer des alignements précis des os en optimisant l’emplacement des vis et des plaques chirurgicales.
L’équipe de Rodriguez a transplanté un visage partiel incluant le nez, les paupières supérieures et inférieures gauches, le sourcil gauche, les lèvres supérieures et inférieures et les segments sous-jacents du crâne, des joues, du nez et du menton, tous les tissus situés sous l’œil droit ainsi que les muscles sous-jacents, ainsi que les vaisseaux sanguins et les nerfs. Le greffon d’un œil entier comprenait le globe oculaire, les os orbitaires et tous les tissus oculaires environnants ainsi que le nerf optique. S’étendant sur environ 21 heures, l’intervention a été particulièrement rapide malgré son ampleur, ceci afin de limiter la durée de l’ischémie. En comparaison, la première intervention de Rodriguez pour la transplantation de visage avait duré 36 heures.

En outre, la transplantation a été combinée avec une injection de cellules souches adultes dérivées de la moelle osseuse du donneur, au niveau de la connexion du nerf optique du receveur. Ces dernières favorisent la réparation et la connexion de la jointure du greffon, en replaçant notamment les cellules endommagées ou dysfonctionnelles. Selon Samer Al-Homsi, directeur général du Centre de transplantation et de thérapie cellulaire et professeur au département de médecine de NYU Langone, « il s’agit de la première tentative d’injection de cellules souches adultes dans un nerf optique humain lors d’une greffe dans l’espoir d’améliorer la régénération nerveuse ».
Après avoir été prélevées, les cellules souches ont subi un traitement préopératoire de sorte à isoler celles présentant le marqueur CD34+. Ce type de cellules souches a été choisi en raison de ses propriétés neuroprotectrices et de leur capacité à remplacer les cellules endommagées.
Bien que le patient ne puisse voir avec l’œil transplanté, l’ensemble de l’organe présente une excellente connexion nerf/vaisseaux ainsi qu’une circulation sanguine et une pression interne optimale 5 mois après l’intervention. Le greffon génère également des signaux électriques indiquant une fonction presque parfaite. « Cela dépasse de loin nos attentes initiales, étant donné que notre espoir initial était que l’œil survive au moins 90 jours », a déclaré Bruce E. Gelb, chirurgien au NYU Langone Transplant Institute.
Au cours des mois qui ont suivi, James a bénéficié d’une intervention chirurgicale de suivi afin d’optimiser les résultats fonctionnels et esthétiques. Un traitement immunosuppresseur personnalisé a également été administré. Désormais, le patient peut mâcher correctement, a retrouvé le goût et ne porte plus de masque pour cacher son visage.