Deux années après son arrivée, le SARS-CoV-2 circule encore et principalement sous sa forme mutée Omicron. Si la variole a été éradiquée au niveau mondial, qu’en sera-t-il du nouveau coronavirus ? Pourrait-il simplement disparaître avec le temps ? Probablement pas, mais le SARS-CoV-2 pourrait devenir à terme une maladie aussi bénigne qu’un simple rhume.
Pourrait-on un jour ne plus jamais entendre parler du SARS-CoV-2 et de ses variants ? À l’heure actuelle, cela semble improbable. Pourtant, l’idée d’une élimination voire d’une éradication du virus doit forcément trotter dans la tête des plus optimistes d’entre nous. Deux choix restent donc possibles si la situation sanitaire s’améliore : son élimination pour l’Homme ou son éradication totale.
Dans le premier cas, la maladie infectieuse n’apparaît plus chez l’Homme, avec ou sans restriction géographique. Le deuxième cas correspond à l’éradication du virus sur Terre pour qu’il n’y circule plus du tout. « Pour cela, il faut s’assurer qu’il n’a pas de réservoir animal, c’est-à-dire d’espèce animale par laquelle le virus circule discrètement et librement, et à partir de laquelle l’homme va se réinfecter lors de contacts avec elle », confie à Trust My Science Christophe Batejat, responsable adjoint de la Cellule d’Intervention Biologique d’Urgence à l’Institut Pasteur, et de l’Unité de recherche et d’expertise « Environnement et risques infectieux ».
Une nuance intéressante, puisqu’on peut alors éliminer un virus chez l’Homme, mais ne pas l’éradiquer pour autant. « On peut vacciner les animaux, si nécessaire, pour stopper cette transmission », ajoute-t-il. « C’est par exemple ce qui s’est fait pour la rage en France, et la vaccination en masse des renards. Actuellement, les connaissances sur ce sujet pour le SARS-CoV-2 sont pauvres, et c’est tout l’intérêt du nouveau groupe d’experts de l’Organisation mondiale de la santé, le SAGO, qui va devoir se pencher sur la question ».
Pour rappel historique, seules la variole et la peste bovine ont été complètement éradiquées — la variole du singe étant due à un autre virus, proche mais différent de celui de la variole humaine. Cette dernière aurait emporté 300 millions de personnes au XXe siècle et a été observée pour la dernière fois en 1977 en Somalie. L’OMS la déclare éradiquée dans son rapport final de 1980, suite à un programme mondial de vaccination dans les années 1960.
Vers une élimination du virus ?
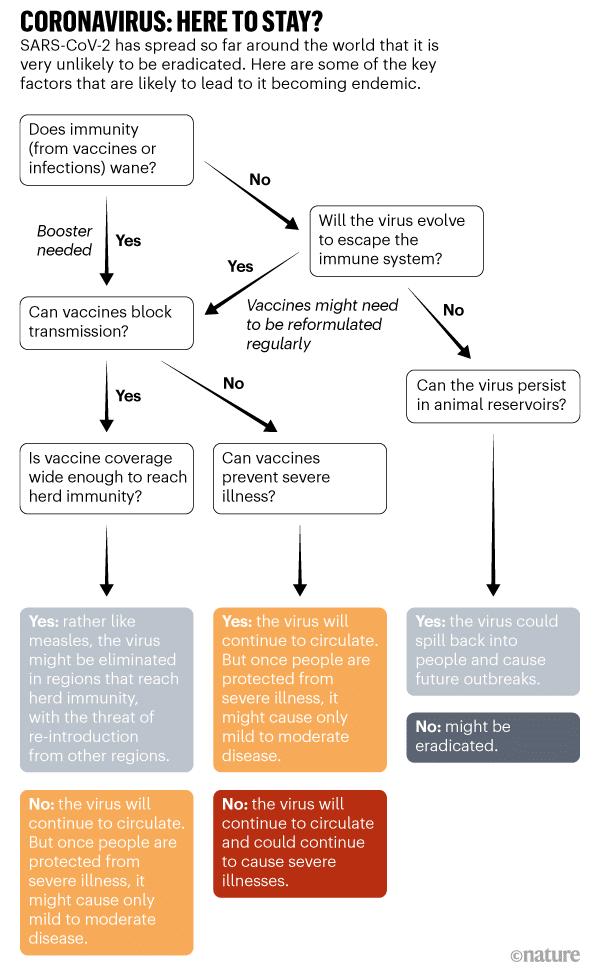
Le cas d’une élimination du SARS-CoV-2 paraitrait donc plus probable, comme ses cousins Betacoronavirus, le SARS-CoV-1 et le MERS-CoV, qui semblent avoir disparu. D’ailleurs, les stratégies mises en place par les gouvernements — mesures sanitaires et vaccination — visent plutôt son élimination que son éradication.
Mais les deux prédécesseurs du SARS-CoV-2 étaient moins contagieux et s’accrochaient moins fortement au récepteur cellulaire (ACE2), porte d’entrée dans nos cellules, deux facteurs clés ayant conduit à la pandémie mondiale que nous traversons. Une répétition du scénario semble donc moins probable, d’autant plus que les mutations du nouveau coronavirus (indispensables à sa survie) compliquent la tâche en ne permettant pas d’obtenir une immunité pour toute la population. Ceci étant, le virus de la grippe saisonnière mute tous les ans et un nouveau vaccin est adapté chaque année.
Les virus ont trois façons d’évoluer : par mutations de leur acide nucléique (ADN ou ARN), qui peuvent survenir à chaque cycle de reproduction ; par recombinaison des acides nucléiques entre deux virus de la même famille qui se reproduisent dans la même cellule ; par réassortiment (cela ne concerne que les virus pourvus de plusieurs morceaux d’acide nucléique, comme les virus grippaux). Au cours du cycle de reproduction, des morceaux différents peuvent être associés et former une nouvelle variante du virus. Bonne nouvelle : les coronavirus mutent plus lentement que la grippe.
Hypothèse la plus probable : un virus endémique « comme les autres »
D’après une étude parue en janvier 2021, le SARS-CoV-2 prend une trajectoire endémique, à savoir qu’il continuera à circuler dans des endroits localisés dans la population mondiale. Nature a même demandé à plus de 100 immunologistes, chercheurs en maladies infectieuses et virologues travaillant sur le coronavirus si celui-ci pouvait être éradiqué. Résultat : près de 90% des personnes interrogées pensent que le coronavirus deviendra endémique.
Comme le virus s’est répandu dans le monde entier, on pourrait penser qu’il est déjà considéré comme endémique. Mais comme les infections continuent d’augmenter et qu’un grand nombre de personnes sont encore sensibles au virus, les scientifiques le classent encore techniquement dans la phase pandémique. Dans la phase endémique, le nombre d’infections deviendra relativement constant au fil des ans.
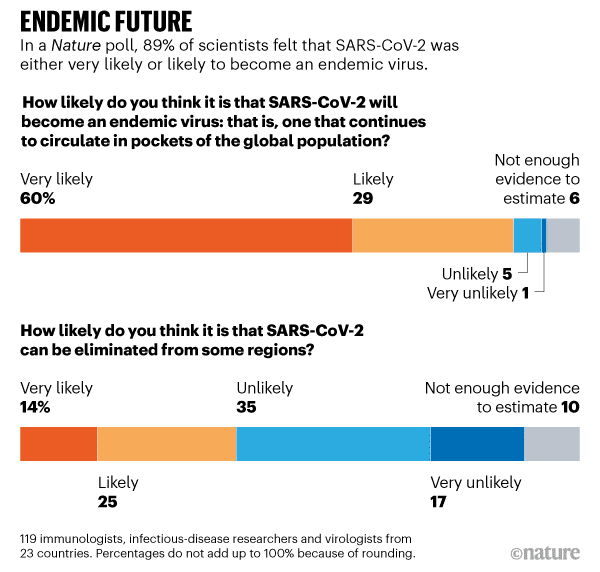
Plus d’un tiers des personnes ayant répondu à l’enquête de Nature pensent qu’il serait possible d’éliminer le SARS-CoV-2 de certaines régions alors qu’il continuerait de circuler dans d’autres. « Je pense que la COVID sera éliminée de certains pays, mais avec un risque permanent (et peut-être saisonnier) de réintroduction à partir d’endroits où la couverture vaccinale et les mesures de santé publique n’ont pas été suffisamment bonnes », déclare dans la célèbre revue scientifique Christopher Dye, épidémiologiste à l’université d’Oxford.
Pas trop d’inquiétude, il existe quatre autres coronavirus humains (HCoV-OC43, HCoV-229E, HCoV-NL63 et HCoV-HKU 1) qui sont endémiques et provoquent de multiples réinfections engendrant une immunité suffisante pour protéger contre la maladie grave de l’adulte. Ils sont responsables d’infections respiratoires fréquentes et souvent bénignes, ainsi que de 10 à 15% des cas de rhume.
La grippe aussi est endémique, mais la combinaison de vaccins annuels et d’une immunité acquise permet aux sociétés de tolérer les décès et les maladies saisonnières qu’elle entraîne, sans qu’il soit nécessaire de les enfermer, de porter des masques et de s’isoler socialement. Certains scientifiques estiment d’ailleurs qu’on se dirige vers une épidémie similaire à la grippe, soit une épidémie saisonnière.
Atteindre une immunité collective
Cependant, pour que la maladie devienne bénigne, suffisamment de personnes devront donc être immunisées (soit par les vaccins, soit par la maladie elle-même) et elle circulerait alors à bas bruit. Toutefois, cela dépendra de la vitesse à laquelle cette immunité collective sera acquise : tout repose donc sur la rapidité avec laquelle la population sera infectée et/ou vaccinée. De plus, selon le type de réponse immunitaire qu’il engendre, un vaccin pourrait accélérer l’établissement d’un état de légère endémicité de la maladie. Au contraire, une immunité stérilisante de plus longue durée ralentira la transition vers l’endémicité recherchée.
Selon Jennie Lavine, chercheuse en maladies infectieuses à l’université Emory d’Atlanta (Géorgie), le virus deviendrait un ennemi que l’on rencontre d’abord dans la petite enfance, lorsqu’il provoque généralement une infection légère ou nulle. Les scientifiques estiment que c’est possible car c’est ainsi que se comportent les quatre coronavirus endémiques. Au moins trois de ces virus circulent probablement dans les populations humaines depuis des centaines d’années !
À partir de données issues d’études antérieures, Lavine et ses collègues ont élaboré un modèle qui montre comment la plupart des enfants contractent ces virus pour la première fois avant l’âge de 6 ans et développent une immunité contre ces derniers. Cette défense s’affaiblit assez rapidement et ne suffit donc pas à bloquer entièrement la réinfection, mais elle semble protéger les adultes contre la maladie, expliquent les auteurs. Même chez les enfants, la première infection est relativement bénigne.
On ne sait pas encore si l’immunité contre le SARS-CoV-2 se comportera de la même manière. Une vaste étude menée auprès de personnes ayant eu la COVID-19 suggère que leurs niveaux d’anticorps neutralisants — qui aident à bloquer la réinfection — commencent à diminuer après environ six à huit mois. Mais leur organisme produit également des lymphocytes B à mémoire (qui peuvent fabriquer des anticorps en cas de nouvelle infection) et des lymphocytes T (qui peuvent éliminer les cellules infectées par le virus). Il reste à déterminer si cette mémoire immunitaire peut bloquer la réinfection virale…
Si le virus devient endémique et finit par se propager de la même façon que le rhume banal, les vaccins pourraient même ne plus être nécessaires, selon Lavine. L’avenir dépendra donc fortement du type d’immunité acquise par les personnes infectées ou vaccinées et de l’évolution du virus, mais nous devrions dans tous les cas « apprendre à vivre avec ».