Tandis que l’épidémie de coronavirus SARS-CoV-2 continue de s’intensifier, les épidémiologistes pensent de plus en plus que le virus ne sera pas définitivement éradiqué, mais intégrera la liste des virus saisonniers dont la grippe et d’autres coronavirus font partie. Cependant, une bonne partie de la population pourrait être protégée avec une couverture vaccinale adéquate. Alors que plusieurs laboratoires développent des vaccins expérimentaux classiques à ADN et ARN, d’autres chercheurs souhaitent utiliser la biologie synthétique afin de créer un vaccin plus performant et plus facile à produire.
Lorsque le président Trump a visité les National Institutes of Health la semaine dernière, sa visite comprenait le laboratoire qui collabore avec l’Université de Washington, et les chercheurs lui ont montré une maquette de ce que la biologie synthétique peut faire : notamment concevoir et construire des nanoparticules à partir de protéines et y attacher des molécules virales dans un réseau répétitif afin que, lorsque le tout est emballé dans un vaccin, cela puisse rendre les gens résistants au nouveau coronavirus.
En effet, le système immunitaire humain a évolué pour interpréter les arrangements répétitifs des molécules comme un signe de danger : les parois cellulaires bactériennes ont des groupes chimiques répétitifs. Avec quelques ajustements, la nanoparticule peut être parsemée de molécules provenant de coronavirus supplémentaires pour, espèrent les scientifiques, protéger contre le plus de coronavirus possible — SARS-CoV, MERS-CoV, et SARS-CoV-2.
Vaccins synthétiques : ils sont plus avantageux que les vaccins à ARN et ADN
Même par rapport aux vaccins à ADN et ARN contre le SARS-CoV-2 que Moderna Therapeutics, CureVac et Inovio Pharmaceuticals font passer aux tests humains, l’approche synthétique présente des avantages.
Les vaccins expérimentaux de ces sociétés contiennent des brins synthétiques (c’est-à-dire fabriqués en laboratoire) d’ARN ou d’ADN qui codent les molécules de protéines à la surface du virus. Une fois que le vaccin a livré le matériel génétique dans les cellules, ces dernières suivent les instructions génétiques pour produire la protéine virale.

L’idée est que le corps verra cela comme une incursion étrangère, générerait des anticorps contre celle-ci et, si tout se passe bien, acquerra ainsi une immunité contre le virus. Mais les tests de sécurité des vaccins à ARNm ont révélé des effets indésirables, et on ne sait pas à quel point ils seront efficaces. Moderna Therapeutics prévoit de commencer les tests de sécurité chez des volontaires sains le mois prochain.
Biologie synthétique : concevoir un vaccin à l’aide d’algorithmes informatiques
À l’aide d’ordinateurs, la biologie synthétique conçoit de nouvelles nanoparticules de protéines autoassemblées parsemées de protéines virales, appelées antigènes : ces particules seraient la base d’un vaccin. Si des tests sur des animaux de laboratoire du premier de ces vaccins à nanoparticules offrent des résultats satisfaisants, il devrait être plus puissant que les vaccins viraux standards comme ceux contre la grippe ou les antigènes viraux seuls (sans la nanoparticule).
Cela commence avec la nanoparticule. Sa forme et sa composition doivent être telles que les éléments constitutifs de la protéine non seulement s’assemblent spontanément et se collent ensemble, mais aussi se transforment en quelque chose qui peut présenter les antigènes viraux d’une manière à laquelle le système immunitaire réagira fortement.
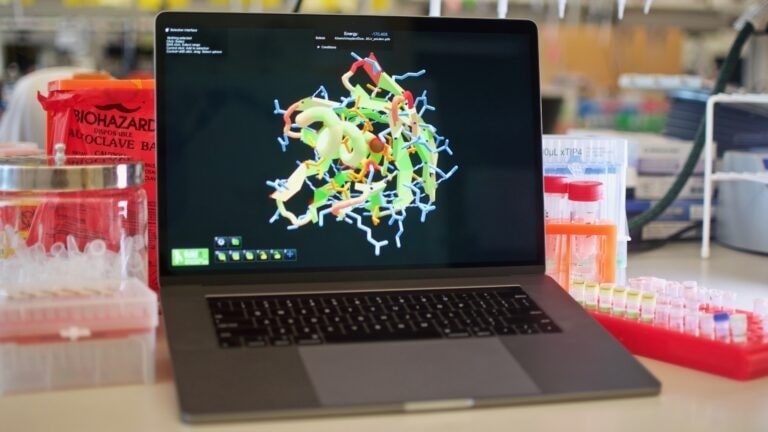
En utilisant un algorithme informatique de conception de protéines, les biologistes pourraient déterminer que, par exemple, une nanoparticule de 25 nanomètres de diamètre et composée de 60 pièces identiques est idéale pour présenter les antigènes afin que les faces latérales les plus inductrices d’immunité soient tournées vers l’extérieur, où le système immunitaire peut le plus facilement les détecter.
Optimiser numériquement la structure du vaccin pour qu’il soit le plus performant possible
La prochaine étape consiste à prendre de l’ADN fabriqué en laboratoire qui code pour la protéine conçue, à l’intégrer dans la bactérie E. coli et à attendre que les bactéries suivent les instructions génétiques, fabriquant la protéine souhaitée, comme une toute petite chaîne d’assemblage vivante. Extraites des bactéries, purifiées et mélangées dans un tube à essai, les protéines s’autoassemblent spontanément dans la nanoparticule sur mesure conçue par ordinateur.
Sur le même sujet : Des chercheurs créent un nouveau type de vaccin se dissolvant dans la bouche
L’étape suivante consiste à fabriquer la protéine de liaison, une molécule qui s’insère dans les récepteurs des cellules et introduit le virus à l’intérieur. Des scientifiques dirigés par David Baker, de l’UW, ont prédit la structure de cet antigène à partir du génome du virus, et des scientifiques de l’Université du Texas, d’Austin et du NIH, l’ont confirmé avec une forme de microscopie électronique particulière.
Les biologistes examinent ensuite la protéine de liaison pour voir quelle partie de celle-ci pourrait le mieux fonctionner dans un vaccin, et comment en positionner plusieurs copies. « Il s’avère que si nous en collons 20 sur la nanoparticule dans un réseau ordonné et répétitif, il est possible d’obtenir une réponse immunitaire plus forte qu’avec la protéine de liaison seule », déclare Baker — une autre raison pour laquelle l’approche des nanoparticules pourrait s’avérer plus efficace que les vaccins à ARN et à ADN.
Les nombreux avantages des vaccins à nanoparticules
Utiliser une nanoparticule comme structure permet de réduire ou éliminer le besoin d’un adjuvant, un ingrédient qui stimule la réponse immunitaire ; la nanoparticule suffit à elle seule. Le fait de coller des antigènes rend le complexe si tolérant à la chaleur que la réfrigération n’est pas nécessaire, une caractéristique cruciale pour le déploiement des vaccins dans les pays pauvres en ressources. Et parce que la nanoparticule peut être parsemée d’antigènes de plusieurs virus, il est possible de se protéger contre plusieurs souches.
Un vaccin expérimental contre le virus respiratoire syncytial (RSV), la principale cause de pneumonie chez les enfants, est également composé d’une nanoparticule conçue par ordinateur qui s’autoassemble à partir de blocs de construction protéiques et est parsemé d’une version conçue de l’antigène clé du RSV. Testé chez la souris et le singe, il a produit 10 fois plus d’anticorps qu’un vaccin RSV expérimental basé sur une technologie traditionnelle. La start-up de biotechnologie de Seattle, Icosavax, fait évoluer le vaccin vers des essais cliniques.