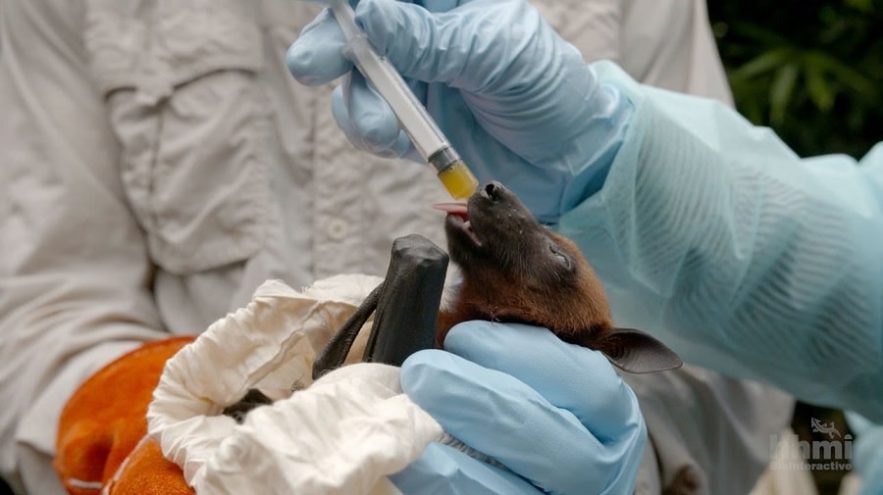
Le virus Nipah est un virus émergent porté principalement par les chauves-souris. Les premières épidémies liées au virus apparaissent dès 1998 à Singapour et en Malaisie. Au cours de ces dernières années, plusieurs épidémies se sont déclarées en Asie du Sud, et notamment en Inde où, récemment, une dizaine de personnes sont mortes des suites de l’infection virale ces deux dernières semaines.
Le virus Nipah fait partie du genre des Henipavirus de la famille des Paramyxoviridae (simple brin d’ARN à polarité négative). Leur hôte naturel est la chauve-souris frugivore (Pteropus) ; la déforestation et la destruction de leur habitat a conduit les chauves-souris à migrer vers les zones humaines habitées, notamment à proximité des fermes, où elles infectent la nourriture des porcs. Le porc infecté est sujet à de violentes toux et contamine à son tour l’humain. Les symptômes d’encéphalite et de détresse respiratoire provoqués par l’infection en font un virus particulièrement virulent et à forte mortalité pour les animaux et l’Homme.
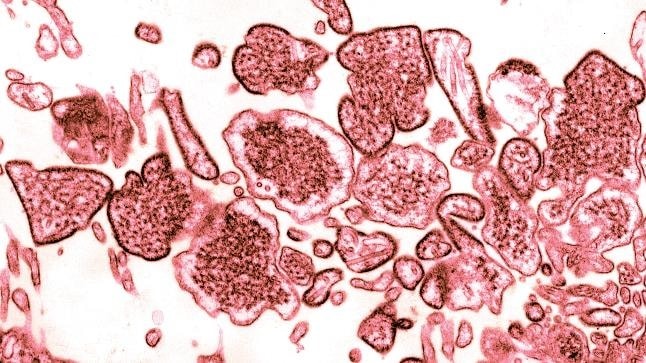
En 1998, une épidémie se déclare en Malaisie. Devant la violence des symptômes, plus d’un million de porcs sont abattus mais 265 personnes sont tout de même contaminées ; sur ces 265, 115 malades décèdent des suites de l’infection. Au même moment à Singapour, un ouvrier décède après avoir été exposé à des porcs contaminés dans un abattoir, et dix autres sont extrêmement malades. Identifié en 1999, le virus Nipah a provoqué de nombreuses autres épidémies localisées en Inde et au Bangladesh, totalisant 280 infections pour 211 décès — soit un taux de mortalité de 75%.
Les vecteurs d’infection sont divers. Des cas d’infections ont été rapportés suite à l’ingestion de dattes contaminées. D’autres suite à l’ingestion d’aliments contaminés par la salive de chauves-souris, notamment des mangues retrouvées dans la maison de trois personnes décédées. La sévérité des symptômes, associée aux nombreux modes de transmission et à l’absence actuelle de vaccin et de traitement curatif font du virus Nipah, un pathogène dangereux et à fort potentiel de pandémie. C’est pourquoi l’Organisation Mondiale de la Santé (OMS) l’a intégré à sa liste d’urgence des maladies infectieuses prioritaires aux côtés d’Ebola et du SRAS.
Ces deux dernières semaines, neufs décès attribués au virus ont été recensés dans la ville de Kozhikode (Inde), tandis que 25 personnes ont été hospitalisées. Les premiers symptômes comprennent fièvre, maux de tête, syndrome grippal, somnolence et confusion. Dans certains cas, un état de coma peut apparaître entre un et deux jours après l’infection. Par la suite, une encéphalite (inflammation cérébrale) peut se déclarer, avec des symptômes de méningite fulgurante.
Dans d’autres cas, un syndrome de détresse respiratoire apparaît, pouvant conduire à l’arrêt respiratoire. Les patients ayant survécu à l’infection peuvent présenter des troubles de la personnalité et des convulsions persistantes. Le virus peut également se réactiver quelques mois ou années après la guérison apparente et conduire au décès.
Le virus est extrêmement contagieux et une faible charge virale suffit à déclencher les premiers symptômes. La transmission animal-humain et humain-humain est rapide mais nécessite une certaine proximité. Une étude de 2009 suggère que la salive des patients infectés possède un très fort potentiel de contagiosité. Les autorités publiques appellent donc à jeter toute nourriture présentant des traces de morsures et à rester loin des vecteurs de contamination connus : les chauves-souris, les porcs, les dattes et les patients infectés.