Une étude parue dans The Lancet Infectious Diseases rapporte le cas d’un américain de 25 ans, ayant contracté deux fois la COVID-19 à quelques semaines d’intervalle. C’est la première fois qu’un cas de réinfection est identifié aux États-Unis. Au total, cinq cas de réinfection ont été confirmés à ce jour. Mais sachant que la maladie peut être asymptomatique, les réinfections pourraient être bien plus nombreuses qu’il n’y paraît. L’hypothèse d’une immunité durable est aujourd’hui vivement remise en cause.
Le jeune homme, originaire du Nevada, a été infecté par deux variantes distinctes du SARS-CoV-2, à seulement 48 jours d’intervalle. Mais contre toute attente, la deuxième infection était plus grave que la première et le patient a dû être hospitalisé et oxygéné.
Une cause encore indéterminée
Le 18 avril, le patient — qui n’avait aucun antécédent d’affections sous-jacentes, ni aucun trouble immunologique qui faciliterait une réinfection — est testé positif une première fois. Il présente alors quelques symptômes, typiques d’une infection virale (mal de gorge, céphalée, toux, nausée, diarrhée). Il est isolé, son état s’améliore rapidement, puis lors de son suivi, il est testé négatif à deux reprises au mois de mai (via un test d’amplification d’acide nucléique et via un test PCR).
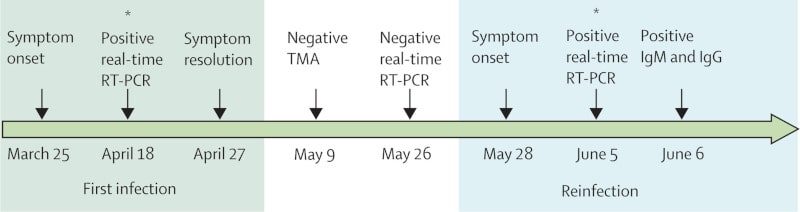
Jusque-là en bonne santé, le 31 mai, il se présente aux urgences avec de nouveaux symptômes (fièvre, maux de tête, étourdissements, toux, nausées et diarrhée) ; une radiographie thoracique ne révèle rien d’inquiétant et le patient est renvoyé chez lui. Cinq jours plus tard, il consulte un médecin qui diagnostique une hypoxie : le jeune homme est envoyé immédiatement au service des urgences. Une analyse génétique a montré que ces deux infections successives avaient bien été causées par deux souches différentes du SARS-CoV-2, seul moyen d’affirmer qu’il s’agit bien d’une réinfection. Le cas positif secondaire s’est produit simultanément à un cas positif détecté chez un cohabitant du patient.
Quatre autres cas de réinfection ont déjà été confirmés, en Belgique, aux Pays-Bas, à Hong Kong et en Équateur. Pour trois d’entre eux, la seconde infection était moins virulente et les symptômes plus bénins (voire inexistants) ; mais le patient originaire de l’Équateur a, lui aussi, dû faire face à une deuxième infection plus sévère que la première.
Les chercheurs se sont penchés sur les raisons qui auraient pu conduire à cette seconde infection plus sérieuse. Ils suggèrent tout d’abord qu’une dose très élevée de virus aurait pu entraîner la réinfection et induire une forme plus grave de la maladie. Il est également possible qu’elle ait été causée par une souche du virus plus virulente. Troisième hypothèse : elle peut être due à un mécanisme de renforcement, via lequel des cellules immunitaires spécifiques équipées de récepteurs Fc — qui contribuent aux fonctions protectrices du système immunitaire — sont infectées par le virus en se liant aux anticorps eux-mêmes liés aux particules virales. Ce mécanisme a déjà été observé par le passé, avec le coronavirus du SARS-CoV-1.
Le séquençage du virus identifié chez l’individu cohabitant est également en cours pour déterminer son rôle potentiel dans la réinfection.
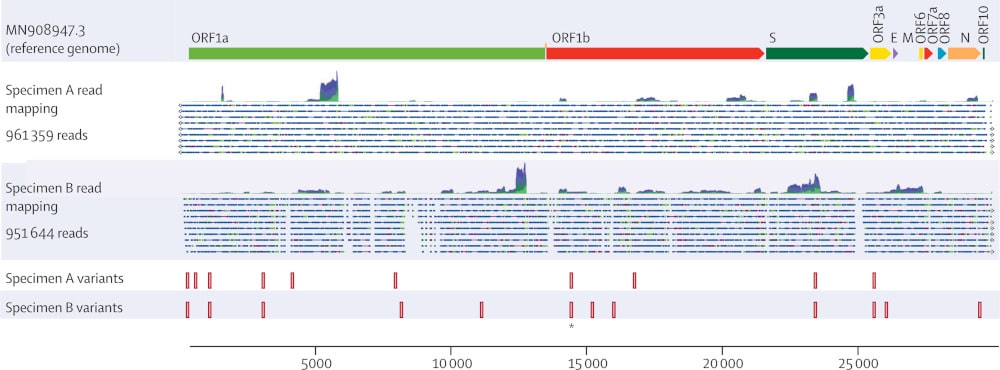
Pourrait-il s’agir en réalité d’une seule et même infection, continue, qui se serait spontanément désactivée puis réactivée ? Les spécialistes en doutent, car les séquences génomiques des deux échantillons A et B (celui prélevé en avril et le second prélevé en juin) différaient considérablement ; cela impliquerait donc un taux de mutation du SARS-CoV-2 qui n’a pas encore été enregistré à ce jour.
En revanche, les différences observées pourraient s’expliquer par une co-infection. Dans cette hypothèse, le patient aurait été infecté par des virus des deux génotypes au moment du premier prélèvement. En outre, une telle hypothèse impliquerait que le virus de type B soit présent, mais non détecté en avril, et inversement, les virions de type A ne seraient plus détectables en juin, à la date du second prélèvement. Possible, mais tout de même peu probable selon les experts.
Des cas de réinfection peut-être pas si rares
Plusieurs incertitudes demeurent sur la réponse du système immunitaire au nouveau coronavirus. Mais ces cas de réinfections prouvent une chose : une infection antérieure ne protège pas nécessairement une personne d’une autre infection. Pire : elle n’exclut pas nécessairement l’apparition de symptômes graves.
D’après Mark Pandori, directeur du laboratoire pour la santé publique du Nevada et auteur principal de l’étude, « il faut davantage de recherches pour comprendre combien de temps dure l’immunité contre le SARS-CoV-2 et pourquoi certaines de ces deuxièmes infections, bien que rares, sont plus sévères ». En attendant, chacun doit continuer à appliquer les mesures préventives, même ceux qui ont déjà été malades.
Dans tous les cas, la perspective d’une réinfection pourrait avoir un impact profond sur la façon dont le monde se bat contre la pandémie. En particulier, cela pourrait influencer la recherche d’un vaccin. L’action d’un vaccin repose sur le déclenchement de la réponse immunitaire de l’organisme à un certain agent pathogène ; il favorise le développement des anticorps nécessaires pour lutter contre une future infection par ce pathogène. Le problème est que personne ne connaît la durée de vie de ces anticorps.
Aujourd’hui, la réinfection au SARS-CoV-2 paraît anecdotique comparée au nombre total de cas de contamination dans le monde (plus de 38 millions à ce jour). Mais de très nombreux cas sont asymptomatiques, voire passent pour un simple rhume, et ne sont par conséquent pas nécessairement dépistés. De ce fait, il est quasiment impossible d’affirmer qu’un cas confirmé de COVID-19 est une première ou deuxième infection. « En raison de la rareté des tests et de la surveillance à grande échelle, nous ne savons pas à quelle fréquence la réinfection se produit chez les personnes qui se sont rétablies de leur première infection. Les cas de réinfection asymptomatique ne peuvent être détectés que par des tests communautaires de routine », souligne Akiko Iwasaki, dans un article de réflexion sur le sujet des réinfections.
Cette spécialiste en immunobiologie reste toutefois confiante et estime que nous disposerons bientôt de davantage de données pour cerner la nature de l’immunité induite par la COVID-19 : « Au fur et à mesure que de plus en plus de cas de réinfection font surface, la communauté scientifique aura l’occasion de mieux comprendre les corrélats de protection et la fréquence à laquelle les infections naturelles par le SARS-CoV-2 induisent ce niveau d’immunité ». Ce sont des informations indispensables à la conception d’un vaccin efficace.