Le COVID long et l’encéphalomyélite myalgique sont associés à des symptômes similaires comme la fatigue chronique, une sensation de brouillard cérébral et un mauvais sommeil. À terme, le risque de rechute est très présent, sans que l’on connaisse son lien avec le dérèglement inflammatoire/immunitaire causé par l’infection initiale ou l’événement stressant. Des chercheurs ont développé un modèle explicatif des mécanismes moléculaires de la neuroinflammation chronique, communs aux deux maladies.
Aussi appelé encéphalomyélite myalgique (EM), le syndrome de fatigue chronique résulte d’une infection virale (ou d’évènements stressants graves), dont la COVID-19. L’EM a un impact majeur sur la qualité de vie des personnes atteintes et est caractérisée par des symptômes centrés sur le cerveau et dus à la neuroinflammation : brouillard cérébral, manque de sommeil réparateur et une mauvaise réaction au moindre stress.
L’évolution de la maladie est incertaine et beaucoup de patients présentent des cycles de récupération et de rechute chroniques sans que l’on ne sache pourquoi. De précédentes études ont montré que les causes de l’EM impliquent une réponse inflammatoire moléculaire systémique, ainsi qu’une activation et un dérèglement immunitaires chroniques.
Pourquoi existe-t-il des cycles de récupération et de rechute chroniques ?
« Ce qui n’est pas clair dans l’EM et maintenant dans le COVID long, et ce que nous essayons d’aborder ici, c’est le lien entre le dérèglement inflammatoire/immunitaire dans le système périphérique causé par l’infection initiale ou l’événement stressant, et […] l’activation de la réponse inflammatoire/immunologique propre au système nerveux central qui conduit ensuite au maintien de l’EM et aux rechutes fréquentes de la maladie », expliquent les auteurs de l’étude, parue dans Frontiers in Neurology. « Des mécanismes moléculaires, cellulaires et de signalisation sont susceptibles d’être à l’origine de ce lien ».
Les chercheurs ont mis au point un modèle afin d’expliquer comment les symptômes de ces maladies persistent, par le biais de la connexion cerveau-corps. D’après ce modèle, l’infection ou l’évènement stressant serait suivi d’un transport anormal de signaux ou de molécules dans le cerveau, par les voies neurovasculaires ou un dysfonctionnement de la barrière hématoencéphalique. Cette réponse immunitaire/inflammatoire est médiée par les microglies — des cellules gliales du système nerveux central.
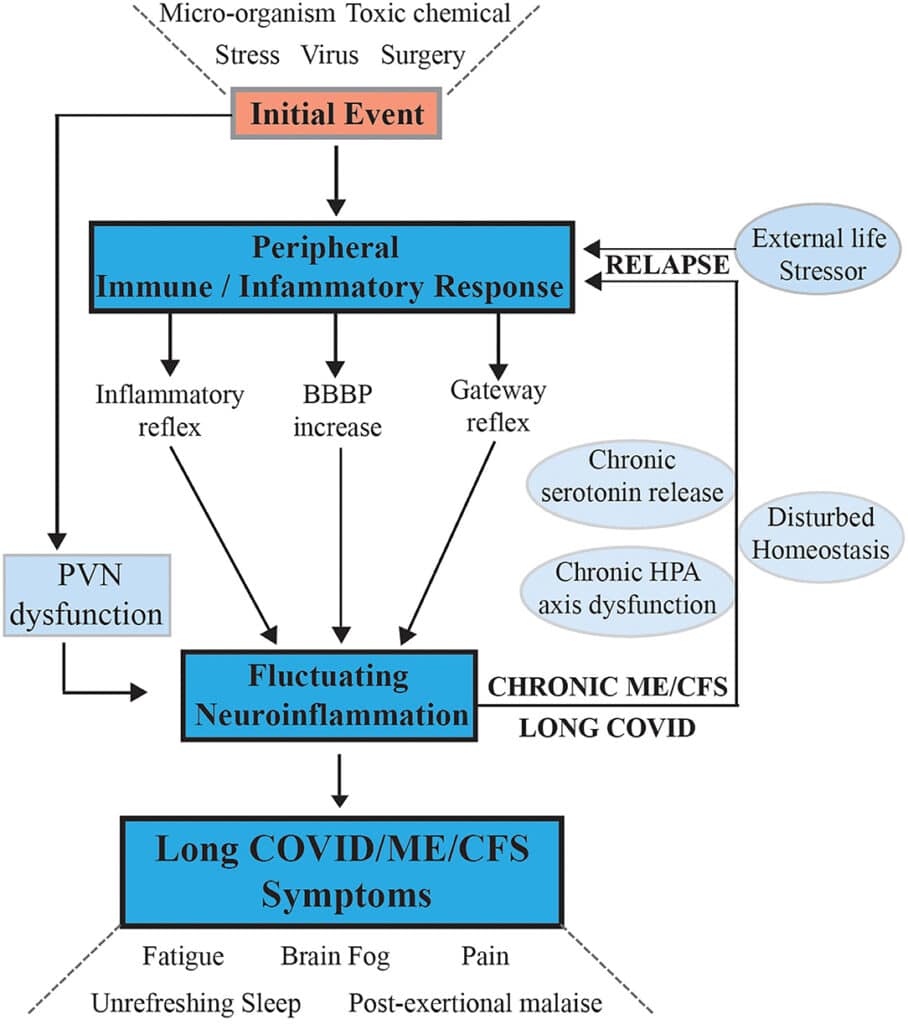
Un dysfonctionnement du système nerveux central commun aux deux maladies
Si le facteur de stress initial n’est pas résolu, une neuroinflammation chronique engendre les maladies de l’EM et du COVID long, aux symptômes neurologiques complexes. « Ces maladies sont très étroitement liées, et il est clair que la base biologique du COVID long est en lien avec l’infection COVID initiale », déclare dans un communiqué le professeur Tate, auteur principal de l’étude. « Il ne devrait donc plus y avoir de débat et de doute sur le fait que les syndromes de fatigue post-virale comme l’EM ont une base biologique et impliquent une physiologie très perturbée ».
En outre, la neuroinflammation conduirait à une maladie chronique avec des cycles de récupération et de rechutes à cause d’un signal continu entre le cerveau et le corps. La signalisation par des voies reconnues du cerveau vers le corps fait sans doute partie du processus par lequel le cycle de la maladie dans le système périphérique est maintenu, et cela expliquerait pourquoi la guérison ne s’opère pas. « Ce qui devrait être une réponse inflammatoire/immunitaire transitoire dans le corps pour éliminer l’infection, développer l’immunité et gérer le stress physiologique, devient chronique, et donc la maladie persiste », poursuit Tate.
Si chacune des deux maladies possède ses propres facteurs de stress initiaux et sa propre signalisation (celle du COVID long résultant de la pathologie de l’infection initiale par le SARS-CoV-2), les auteurs soutiennent l’idée d’un dysfonctionnement du système nerveux central commun aux deux maladies — les symptômes étant très similaires.