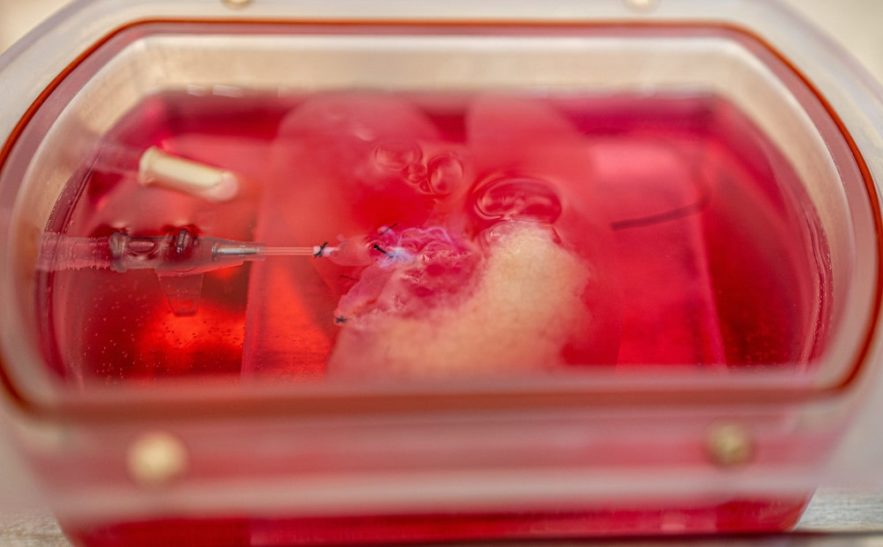
Des scientifiques de l’Université de Pittsburgh sont parvenus à cultiver des mini foies humains en laboratoire, à partir de cellules souches de la peau « reprogrammées ». Ces organes miniatures ont ensuite été transplantés sur des rats et les analyses ont révélé qu’ils étaient tout à fait fonctionnels. Ces résultats encourageants pourraient mener à une nouvelle alternative à la greffe de foie, une procédure très coûteuse et limitée par le nombre de greffons disponibles.
Aux États-Unis, environ 30 millions de personnes souffrent de troubles hépatiques, dont près de 40’000 évolueront vers une maladie hépatique en phase terminale, responsable de plus de 30’000 décès par an. Le seul traitement curatif pour les patients atteints d’insuffisance hépatique terminale est la greffe. Mais peu de foies sont disponibles, et l’opération est particulièrement coûteuse et lourde pour le patient, qui doit prendre un traitement immunosuppresseur à vie.
« Un pont vers la transplantation »
L’insuffisance hépatique apparaît lorsque le foie est lourdement endommagé. Elle apparaît suite à une pathologie, telle qu’une hépatite virale ou une cirrhose, mais peut être causée aussi par des lésions dues à une forte consommation d’alcool ou de certains médicaments (notamment le paracétamol).
Les chercheurs à l’origine de cette transplantation de mini foies cultivés en laboratoire pensent que leur méthode pourrait offrir une alternative intéressante à ces malades. Elle pourrait en effet pallier la pénurie d’organes, ou du moins compenser temporairement les défaillances de la fonction hépatique de toutes les personnes qui sont sur liste d’attente d’une greffe (14’000 personnes sont en attente d’une greffe de foie selon l’American Liver Foundation). « L’objectif à long terme est de créer des organes qui peuvent remplacer le don d’organes, mais dans un avenir proche, je vois cela comme un pont vers la transplantation », explique le pathologiste Alejandro Soto-Gutiérrez de l’Université de Pittsburgh et auteur principal de l’étude.
Pour développer ces foies miniatures, les chercheurs ont utilisé des cellules de peau humaine (données par des volontaires) puis les ont transformées en cellules souches pluripotentes induites ; rappelons au passage que ce type de cellules a le potentiel de se différencier en n’importe quelle cellule du corps humain. Cela consiste à reprogrammer les cellules de peau en réactivant l’expression des gènes associés au stade pluripotent (stade embryonnaire). Pour les faire évoluer ensuite vers des cellules hépatiques (hépatocytes et cholangiocytes), les chercheurs ont utilisé un protocole qu’ils avaient déjà éprouvé à plusieurs reprises, dans le cadre d’études antérieures.
Il faut habituellement deux ans pour que le foie humain arrive à maturité à compter de la naissance. Pendant ce laps de temps, il subit des changements au niveau de la circulation sanguine, du microbiome et de la nutrition, qui lui permettent de construire les processus métaboliques dont il aura besoin à l’âge adulte : métabolisme des acides gras, du glucose et xénobiotique (ce dernier est lié à l’élimination des toxiques, tels que les médicaments).
Or, les mini foies ont grandi en seulement quelques semaines, sur un échafaudage cellulaire et vasculaire de foie de rat, dépouillé au préalable de ses propres cellules. Pour imiter les changements métaboliques qui ont lieu naturellement dans le foie, les chercheurs ont utilisé des milieux de croissance à faible concentration en glucose, puis y ont ajouté diverses substances (acides gras, acides biliaires, cholestérol, corticoïdes, …).
Des organes artificiels pour simuler des maladies
Quatre jours après la transplantation des foies miniatures, les cinq animaux cobayes ont été sacrifiés puis disséqués. Les mini organes semblaient tout à fait fonctionnels : ils sécrétaient des acides biliaires et de l’urée, et le sang des rats contenait des protéines hépatiques humaines. Cependant, la greffe ne s’est pas déroulée parfaitement : les chercheurs ont en effet observé une mauvaise circulation sanguine dans les greffons chez deux rats, ainsi qu’une thrombose veineuse (1 rat) et une ischémie intestinale (2 rats). La connexion au réseau vasculaire, indispensable à l’alimentation de l’organe en oxygène et nutriments, reste donc à améliorer.
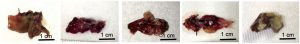


Ce n’est pas la première fois que l’équipe développe des foies artificiels. Il y a un an, ils étaient les premiers à cultiver des foies humains miniatures en laboratoire, génétiquement modifiés de manière à imiter la stéatose hépatique non alcoolique (ou NASH), une maladie caractérisée par l’accumulation de graisse dans le foie. Leur étude visait à mieux comprendre cette maladie et son évolution, mais aussi à tester les différentes thérapies. Car il est courant que les médicaments présentent des résultats prometteurs chez les souris, mais échouent lors des essais cliniques sur l’homme. Ces mini foies génétiquement modifiés et cultivés en laboratoire constituent un banc d’essai prêt et fiable pour les médicaments et ce, à tous les stades de la progression de la maladie.



Le nouveau travail de transplantation réalisé par l’équipe de Soto-Gutierrez est tout aussi remarquable et constitue un premier pas vers la transplantation d’organes artificiels. Bien entendu, ce type de procédure chez l’homme n’est pas pour demain ; les chercheurs ne l’envisagent pas avant au moins une décennie. Plusieurs points restent à confirmer, en vérifiant notamment si ces organes conçus en laboratoire sont sans danger pour l’homme, même à long terme.
Sur le même sujet : Des cellules souches pour réparer la peau endommagée par le soleil
Quoi qu’il en soit, ces spécialistes ont prouvé qu’il était possible de créer un organe entier fonctionnel à partir d’une cellule de peau ! Ces organes miniatures permettront sans doute de simuler et d’étudier diverses maladies, tel que cela a été fait pour la NASH, afin de tester plus efficacement et rapidement plusieurs options de traitement.