Des chercheurs chinois ont accompli l’exploit inédit de renverser le diabète de type 1 chez une jeune femme de 25 ans, par le biais d’une thérapie avancée par cellules souches. Cette prouesse repose sur la transplantation de cellules souches reprogrammées et marque une première mondiale. La patiente est donc la première personne atteinte de diabète de type 1 à bénéficier d’une greffe de cellules provenant de son propre corps pour traiter sa maladie.
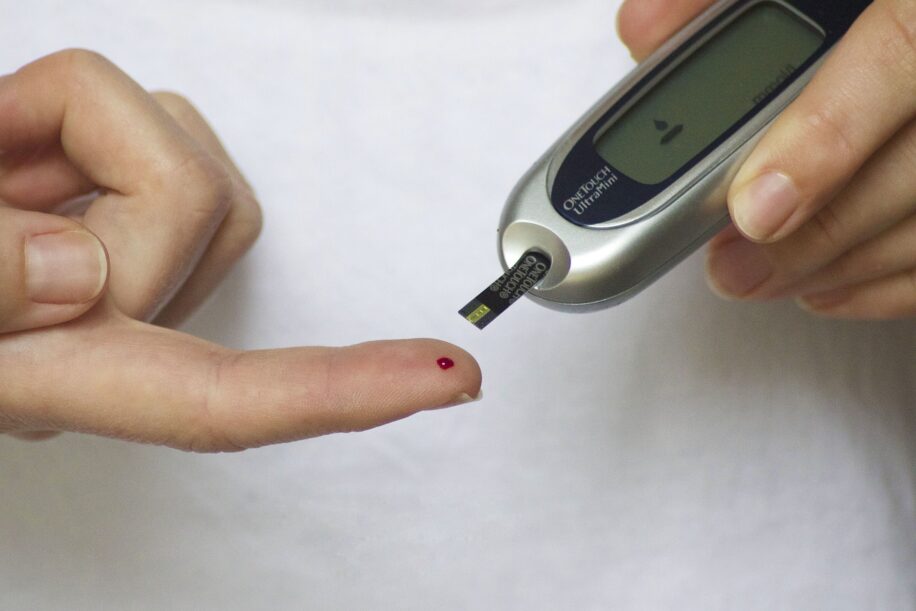
En France, près de 4 millions de personnes vivent avec le diabète, dont plus de 90 % souffrent du diabète de type 2, également appelé « diabète non insulinodépendant », caractérisé par une production insuffisante d’insuline. Le diabète de type 1 est une maladie auto-immune dans laquelle le système immunitaire détruit les cellules des îlots pancréatiques, essentiels à la production d’insuline. Bien que les injections d’insuline soient couramment utilisées pour gérer cette maladie, elle comporte des effets secondaires, notamment une diminution de l’espérance de vie, une prise de poids et un risque de coma diabétique.
La greffe d’îlots du pancréas se présente alors comme une solution prometteuse pour traiter le diabète, offrant l’espoir d’un meilleur confort de vie. Comme l’explique Wang Shusen, co-auteur de la nouvelle étude, « la thérapie traditionnelle de transplantation d’îlots peut atténuer ces problèmes et a montré des progrès évidents comme alternative thérapeutique, mais une pénurie de donneurs de pancréas limite son application ». De plus, la prise de médicaments immunosuppresseurs pour éviter le rejet des cellules du donneur ajoute une complexité supplémentaire.
Avec ses collègues du Tianjin First Central Hospital, de l’Université de Pékin, du laboratoire Changping et de Hangzhou Reprogenix Bioscience, Shusen a développé une approche alternative plus efficace et prometteuse : la greffe de cellules insulaires dérivées de cellules souches pluripotentes induites chimiquement (îlots CiPSC). En d’autres termes, ils ont utilisé des cellules reprogrammées issues de la patiente elle-même.
Des cellules souches reprogrammées pour traiter le diabète de type 1
En avril de cette année, un groupe de chercheurs de Shanghai avait déjà réussi à transplanter des îlots producteurs d’insuline dans le foie d’un patient de 59 ans atteint de diabète de type 2. Les îlots provenaient de cellules souches reprogrammées extraites du corps du patient. Shusen et ses collègues se sont inspirés de cette approche pour leur nouvelle étude.
Selon un communiqué paru dans Nature, en 2022, Deng Hongkui, directeur du Centre de recherche sur les cellules souches de l’Université de Pékin et co-auteur de la nouvelle étude, a mené un premier essai en extrayant des cellules de trois patients atteints de diabète de type 1. L’équipe a ramené ces cellules à un état pluripotent, expliquant que « les cellules souches pluripotentes ont une capacité de prolifération illimitée et peuvent se transformer en tous types de cellules fonctionnelles, ce qui en fait les piliers de la médecine régénératrice ».
Ces cellules pluripotentes n’existent naturellement qu’aux premiers stades du développement embryonnaire et perdent leur capacité de « cellule-graine » en se transformant en différents types de cellules adultes. Shinya Yamanaka avait inversé ce processus naturel il y a deux décennies en introduisant des protéines permettant l’expression de certains gènes. En 2022, Deng et ses collègues avaient quant à eux exposé les cellules adultes hautement différenciées des patients à de petites molécules chimiques pour les ramener à un état pluripotent. Ils ont ensuite utilisé ces cellules souches pluripotentes induites chimiquement pour générer des cellules d’îlots pancréatiques.
Un véritable succès clinique
Dans une récente étude publiée dans la revue Cell, Deng et ses collaborateurs ont décrit l’injection de 1,5 million d’îlots CiPSC dans les muscles abdominaux d’une femme diabétique de type 1 depuis 11 ans et totalement dépendante de l’insuline. 75 jours après la transplantation, son organisme produisait suffisamment d’insuline pour ne plus nécessiter d’injections pendant plus d’un an. De plus, aucune hypoglycémie n’a été observée par les médecins.
« C’est remarquable. Si cela s’applique à d’autres patients, ce sera merveilleux », a déclaré Daisuke Yabe, chercheur sur le diabète à l’Université de Kyoto. Jay Skyler, endocrinologue à l’Université de Miami, a souligné que même si les résultats sont prometteurs, ils doivent encore être reproduits sur d’autres patients. Deng a indiqué que les résultats sur les deux autres participants à l’étude sont positifs et qu’ils devront atteindre la barre d’un an d’ici novembre.
Deng précise que son équipe mène actuellement des recherches pour développer des cellules capables d’échapper aux réponses auto-immunes des patients. En effet, il existe toujours un risque que le système immunitaire attaque les îlots, bien que cela n’ait pas encore été constaté chez les patients ayant reçu les injections au cours de l’étude.